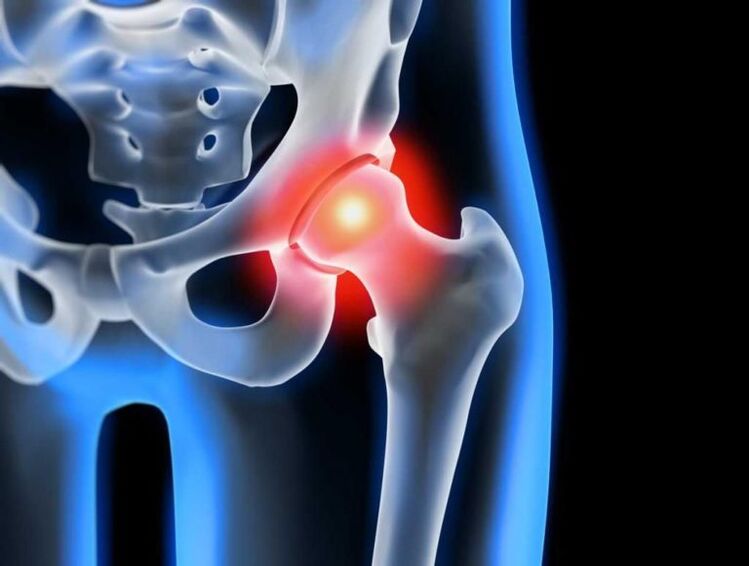
În fiecare an, bolile aparatului locomotor îngrijorează tot mai mulți oameni, iar dezvoltarea lor la o vârstă fragedă este din ce în ce mai observată. Acest lucru este facilitat nu numai de o schimbare a stilului de viață, ci și de o creștere a nivelului leziunilor, care este în mare măsură interconectată. Una dintre cele mai frecvente patologii ale sistemului musculo-scheletic este artroza articulației șoldului, care se caracterizează prin apariția durerii progresive și a mobilității limitate. În cele din urmă, boala poate duce la imobilitatea completă a articulației și la dizabilitate. Pentru a evita apariția unor astfel de consecințe nedorite, este important să începeți tratamentul artrozei cât mai devreme posibil. Și dacă în stadiile incipiente de dezvoltare poate fi oprită prin metode conservatoare, atunci în cazul unor modificări severe, este posibilă restabilirea funcțiilor articulației șoldului și eliminarea durerii insuportabile numai cu ajutorul unei operații de înaltă tehnologie.
Ce este artroza articulației șoldului
Artroza articulației șoldului este o boală cronică degenerativă-distrofică în care are loc distrugerea treptată a articulației șoldului. În același timp, toate componentele sale sunt implicate treptat în procesul patologic, dar cartilajul hialin este afectat în special, ceea ce duce la o îngustare a spațiului articular și la deformarea celorlalte componente ale sale. Mai des, modificări patologice apar doar într-o singură articulație a șoldului, deși ambele pot fi, de asemenea, afectate simultan.
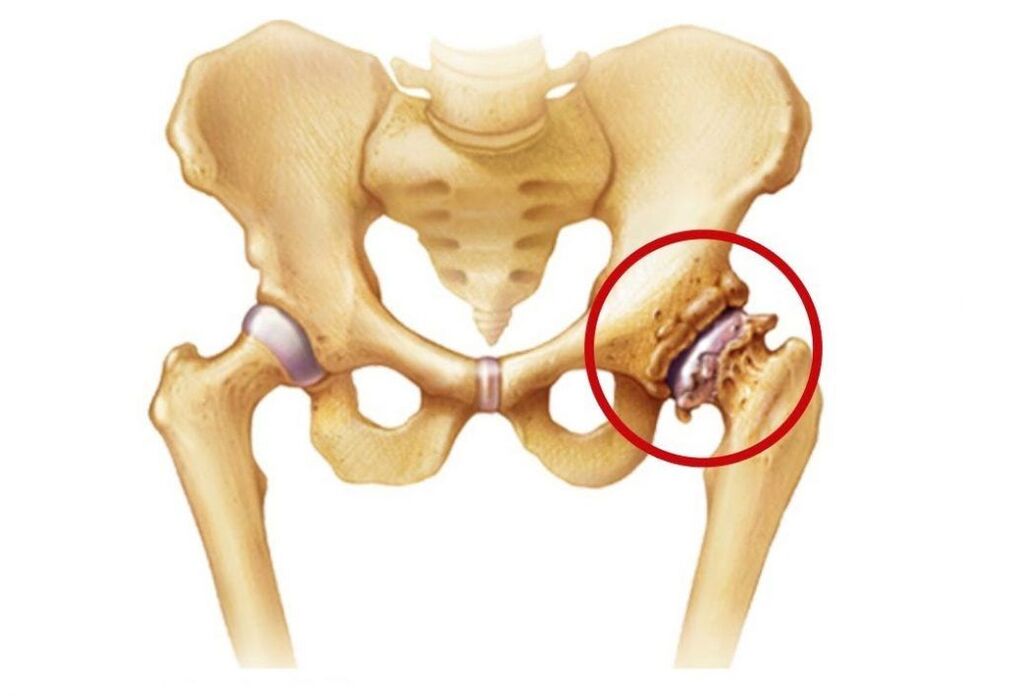
Articulațiile șoldurilor sunt cele mai mari din corpul uman, deoarece suportă cea mai mare sarcină în timpul zilei. Fiecare dintre ele este format din capul femurului și acetabul, care este o depresiune în formă de bol în pelvis. Ambele suprafețe sunt acoperite cu cartilaj hialin neted, moderat elastic. El este cel care asigură netezimea și alunecarea nestingherită a capului femural într-o depresiune naturală și face astfel posibilă efectuarea de mișcări în diferite planuri.
Mișcarea articulației șoldului este asigurată de un grup de mușchi legați de aceasta prin fascie. De asemenea, este înconjurat de ligamente, ale căror sarcini sunt să-și limiteze mobilitatea în limite fiziologice și să asigure stabilitatea poziției sale.
Întreaga articulație este înconjurată de o capsulă articulară acoperită cu o membrană sinovială. Sarcina sa principală este sinteza lichidului sinovial, care lubrifiază părțile adiacente ale articulației șoldului și, în același timp, acționează ca un purtător de nutrienți pentru acesta. Din lichidul sinovial cartilajul hialin care acoperă capul femural și suprafața acetabulului primește constant componente pentru formarea de noi celule, adică regenerare. Acest lucru este extrem de important pentru această formațiune cartilaginoasă, deoarece cu fiecare mișcare a șoldului se uzează, dar în mod normal este restabilit imediat. Dar atunci când este rănit sau sub influența altor factori, acest lucru nu se întâmplă, ceea ce duce la dezvoltarea artrozei articulației șoldului, adică subțierea și distrugerea cartilajului său hialin.
Ca urmare, zonele deformate se formează în cartilaj ideal neted, care cresc pe măsură ce patologia progresează. Pe măsură ce este abraziv, suprafețele oaselor care formează articulația sunt expuse. Când vin în contact, există o criză caracteristică și durere severă. Acest lucru provoacă formarea osteofitelor și, în etapele finale de dezvoltare, capul femural fuzionează complet cu acetabul, făcând imposibilă orice mișcare în articulația șoldului.
În același timp, artroza articulației șoldului poate provoca dezvoltarea diferitelor procese inflamatorii în interiorul articulației, inclusiv:
- bursita - inflamația pungii sinoviale;
- tendovaginită - un proces inflamator în teaca tecii tendoanelor mușchilor;
- sindromul de tunel - compresia nervilor, provocând durere radiantă de-a lungul nervului strangular.
Motivele
Una dintre cauzele comune ale dezvoltării artrozei articulației șoldului este deteriorarea mecanică, nu numai leziunile directe, ci și microdaunele cauzate de efectul distructiv al sarcinilor excesive asupra acesteia. Una dintre cele mai frecvente cauze ale dezvoltării bolii este o fractură a colului femural.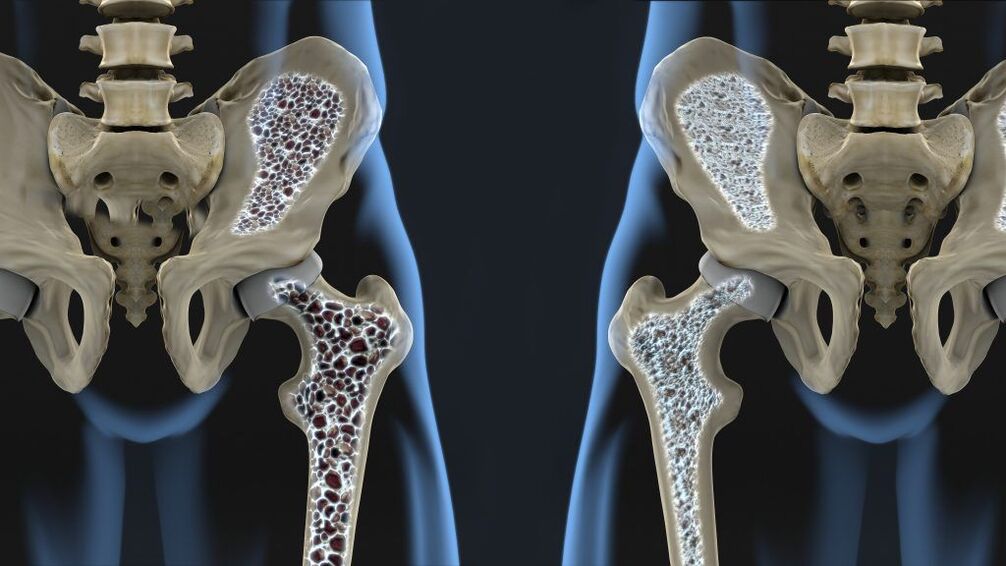 Pleacă de la femur la un unghi de 120 ° și îl conectează la cap. Prezența osteoporozei crește semnificativ probabilitatea unei fracturi de șold, dar acest tip de accidentare poate fi și rezultatul unui accident de circulație, cădere în picioare de la înălțime, impact etc.
Pleacă de la femur la un unghi de 120 ° și îl conectează la cap. Prezența osteoporozei crește semnificativ probabilitatea unei fracturi de șold, dar acest tip de accidentare poate fi și rezultatul unui accident de circulație, cădere în picioare de la înălțime, impact etc.
O fractură a colului femural poate fi însoțită de necroză aseptică a capului femural, care va deveni un declanșator pentru dezvoltarea modificărilor degenerative-distrofice ale articulației. Prezența displaziei sau subluxației articulației șoldului, rupturi ale ligamentelor sale, fracturi transcondiliene sau fracturi ale acetabulului creează, de asemenea, condiții favorabile pentru deteriorarea structurilor sale. În astfel de situații, este diagnosticată artroza post-traumatică a articulației șoldului.
Adesea, artroza de șold post-traumatică apare la elevii profesioniști și la halterofili, la parașutiști, la încărcătoare și la patinatori.
Dezvoltarea artrozei articulației șoldului după leziune se datorează unei încălcări a congruenței (comparabilității) suprafețelor articulare, scăderii calității alimentării cu sânge a componentelor articulației și imobilizării prelungite. Ca urmare a imobilității prelungite, nu există doar o deteriorare a circulației sângelui în zona fixă, ci și o scurtare a mușchilor, o scădere a tonusului acestora. Probabilitatea apariției artrozei posttraumatice crește semnificativ atunci când se efectuează o situație inadecvată sau un tratament intempestiv, ceea ce duce la păstrarea defectelor de severitate diferită. De asemenea, riscurile dezvoltării sale cresc cu încărcarea excesiv de timpurie a articulației și terapia exercițiului inadecvat, inclusiv prea intens, început târziu sau invers devreme.
Uneori, boala apare după intervenții chirurgicale la articulația șoldului din cauza formării de cicatrici și a traumatismelor tisulare suplimentare. Deși, în unele cazuri, intervenția chirurgicală este singura modalitate de a elimina consecințele leziunii.
Sarcinile excesive pot provoca, de asemenea, modificări ale articulației șoldului, deoarece duc la microtraumă. Leziunile regulate ale țesuturilor activează procesul de diviziune a condrocitelor (celule ale țesutului cartilajului). Aceasta este însoțită de o creștere a intensității producției de citokine, care în mod normal sunt produse în cantități mici. Citokinele sunt mediatori ai inflamației, în special, citokina IL-1 duce la sinteza unor enzime specifice care distrug cartilajul hialin al articulației șoldului.
În plus, sarcinile mari pot provoca microfracturi ale plăcii subcondrale. Acest lucru duce la compactarea treptată a acestuia și la formarea unor excrescențe osoase la suprafață, numite osteofite. Ele pot avea margini ascuțite și pot provoca mai multe leziuni articulației, precum și leziuni ale țesutului din jur.
Placa subcondrală este partea extremă a osului care este în contact direct cu cartilajul hialin.
În unele cazuri, nu este posibil să se determine exact ce a provocat dezvoltarea modificărilor degenerative-distrofice ale cartilajului hialin al capului femural și al acetabulului. În astfel de situații, este diagnosticată artroza idiopatică sau primară a articulației șoldului.
Astăzi s-a stabilit că tendința de a se dezvolta poate fi moștenită, adică prezența acestei patologii la rudele apropiate crește semnificativ șansele de apariție a artrozei articulației șoldului. Probabil, are o moștenire poligenică, adică dezvoltarea sa depinde de prezența multor gene. Fiecare dintre ele creează individual premise ușoare pentru dezvoltarea bolii, dar atunci când sunt combinate, devine o chestiune de timp, mai ales atunci când duc un stil de viață sedentar și obezitate, sau invers, muncă fizică grea.
Există o teorie conform căreia artroza articulațiilor șoldului este rezultatul unei mutații congenitale sau dobândite a genei procolagenului de tip II.
Există, de asemenea, artroză secundară a articulației șoldului, care se dezvoltă pe fondul prezenței bolilor concomitente și al modificărilor legate de vârstă.
Simptome
Boala se caracterizează prin apariția durerii, a mobilității limitate și a crizei în articulația șoldului, a cărei severitate depinde direct de gradul de neglijare a modificărilor patologice. În etapele finale de dezvoltare se poate observa scurtarea piciorului afectat și imobilitatea completă a articulației șoldului, care se datorează fuziunii complete a structurilor osoase care o formează.
Inițial, boala poate continua fără semne pronunțate și poate provoca dureri ușoare, pe termen scurt. De regulă, ele apar după efort fizic, în special mersul pe jos, transportul de sarcini grele, ghemuit, aplecare. Dar pe măsură ce schimbările degenerative-distrofice ale articulației progresează, durerea se intensifică. În timp, ele devin nu doar mai intense, dar durează și mai mult, iar intervalul dintre începerea activității fizice și apariția lor se reduce și el. În același timp, odihna, chiar și una lungă, poate să nu aducă ușurare. Ulterior, durerea poate chinui o persoană chiar și cu imobilitatea prelungită a articulației șoldului, de exemplu, după o noapte de somn.
Dacă structurile intraarticulare afectează nervii din apropiere, durerea poate radia în zona inghinală, fese, coapsă și genunchi. Cu toate acestea, ele tind să se intensifice cu hipotermie. În ultima etapă a dezvoltării bolii, durerea devine insuportabilă. Acest lucru provoacă o dorință inconștientă de a se milă de picior și de a pune mai puțin stres pe acesta, ceea ce duce la șchiopătură.
Un alt simptom al artrozei articulației șoldului este o scădere a intervalului de mișcare. Cel mai adesea, există o limitare în capacitatea de a întoarce piciorul înăuntru și în afară, de a ridica piciorul îndoit de la genunchi până la piept. În timp, apare așa-numita rigiditate matinală, care dispare după ce pacientul „diverge". Ulterior, este posibilă o curbură compensatoare a pelvisului, ceea ce duce la o modificare a mersului. În viitor, pacienții își pierd complet capacitatea de a face anumite mișcări cu piciorul afectat.
Dacă artroza ambelor articulații șold se dezvoltă în același timp, se observă dezvoltarea așa-numitului mers de rață cu pelvisul retras și corpul deviat înainte.
Toate acestea pot fi însoțite de formarea de edem în articulația șoldului. Dar în prezența excesului de greutate, pot trece neobservate.
Adesea, în timpul mișcărilor, în special a celor extensoare, apare o criză în articulația afectată. Este o consecință a expunerii suprafețelor osoase ale capului femural și a acetabulului și a frecării acestora între ele. În acest caz, există o creștere bruscă a durerii.
De asemenea, cu artroza articulației șoldului, pot apărea spasme dureroase ale mușchilor femurali. Cu boli degenerative-distrofice extrem de avansate, când spațiul articular dispare aproape complet, iar capul femural începe să se aplatizeze, se observă scurtarea membrului afectat cu 1 cm sau mai mult.
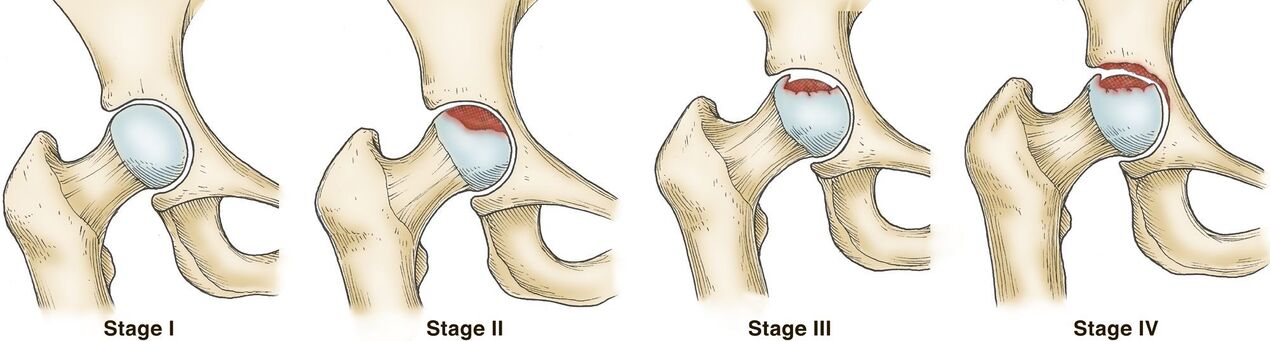
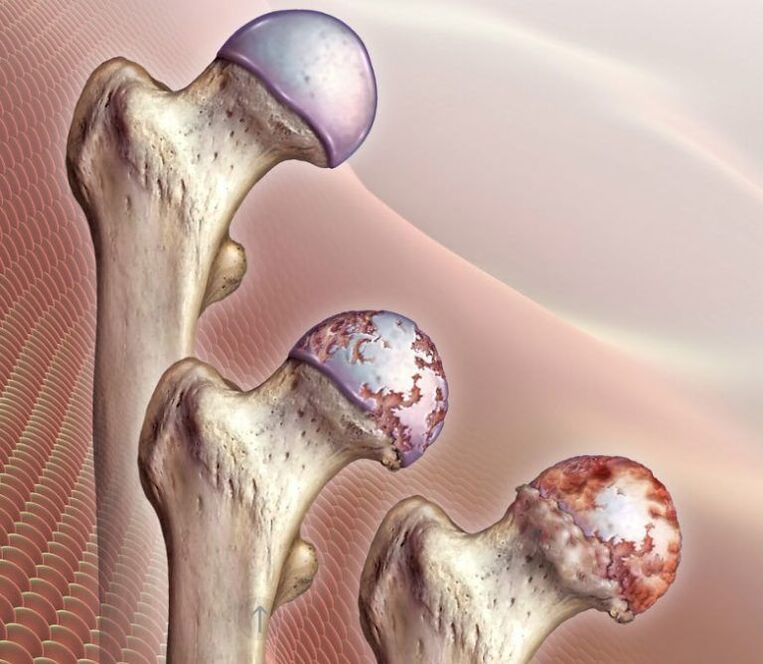
În general, există 3 grade de artroză a articulației șoldului:
- Gradul 1 - spațiul articular al articulației șoldului este îngustat, iar marginile structurilor osoase sunt ușor ascuțite, ceea ce indică începutul formării osteofitelor. Din punct de vedere clinic, există un sindrom de durere ușor pronunțat și unele restricții de mișcare.
- Gradul 2 - spațiul articular este îngustat cu mai mult de 50%, dar mai puțin de 60%. Se observă osteofite semnificative, precum și semne de chisturi în epifizele oaselor. Pacienții observă limitări semnificative ale mișcărilor în articulația șoldului, prezența unei crize în timpul mișcărilor, durerea și atrofia mușchilor coapsei de severitate diferită pot fi urmărite.
- Gradul 3 - spațiul articular este redus cu mai mult de 60% sau este complet absent, iar osteofitele ocupă o suprafață mare și au dimensiuni mari, se observă chisturi subcondrale. Articulația șoldului este rigidă, durerea poate deveni insuportabilă.
Diagnosticare
Apariția durerii și a altor simptome caracteristice artrozei articulațiilor șoldului este motivul pentru a contacta un ortoped. Medicul va putea suspecta prezența acesteia, mai ales dacă a suferit în trecut leziuni de șold sau pelvine, deja pe baza datelor obținute în timpul interviului și examinării.
Prezența artrozei articulației șoldului este indicată de durere, a cărei intensitate crește pe parcursul mai multor ani. Mult mai rar, are loc o dezvoltare rapidă a modificărilor degenerative-distrofice, când trec câteva luni de la apariția primelor semne la un puternic sindrom de durere permanentă. Aceasta se caracterizează prin creșterea durerii în timp ce stați în picioare sau când efectuați o muncă fizică. De asemenea, pentru artroză, prezența rigidității matinale, care durează până la o jumătate de oră, este tipică și apare și după imobilitate prelungită. Treptat, există o creștere a restricțiilor de mobilitate și deformarea articulației șoldului, pe care în etapele ulterioare de dezvoltare, medicul ortoped le poate observa în timpul examinării.
Cu toate acestea, tuturor pacienților li se atribuie în mod necesar metode instrumentale de cercetare, cu ajutorul cărora va fi posibil să se confirme prezența artrozei șoldului și să se stabilească gradul acesteia, precum și să o diferențieze de alte boli însoțite de simptome similare. De regulă, diagnosticul se efectuează folosind:
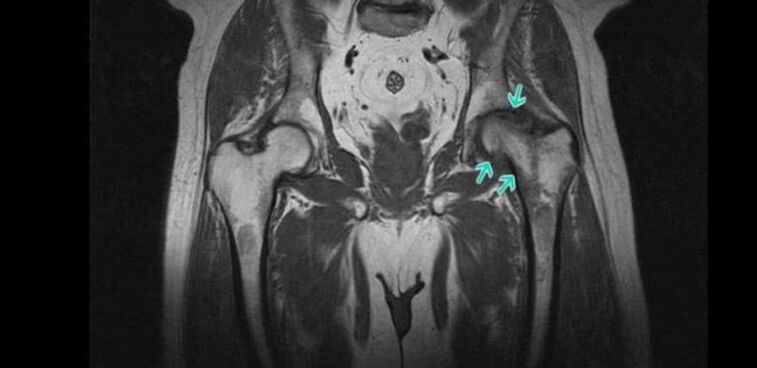
- Radiografia - vă permite să detectați principalele semne de artroză, în special îngustarea spațiului articular și prezența osteofitelor. Dar, recent, CT a devenit o metodă de cercetare mai informativă, ceea ce face posibilă evaluarea stării articulației șoldului cu o mai mare acuratețe.
- RMN-ul este o metodă foarte informativă pentru diagnosticarea diferitelor modificări ale stării structurilor țesuturilor moi, inclusiv a țesutului cartilajului, ceea ce face posibilă detectarea celor mai mici semne de degenerare a cartilajului hialin.
De asemenea, pacienților li se pot prescrie teste de laborator, inclusiv KLA, OAM, un test de sânge biochimic etc. Ei sunt obligați să stabilească boli concomitente care au creat condiții prealabile pentru dezvoltarea artrozei secundare a articulației șoldului.
Tratamentul artrozei articulației șoldului fără intervenție chirurgicală
Tratamentul modificărilor degenerative-distrofice ale articulației șoldului prin metodele de terapie conservatoare este posibil numai cu artroza de gradul I și II. Măsurile prescrise pot îmbunătăți starea pacientului, pot opri sau cel puțin încetini progresia patologiei și, prin urmare, pot menține capacitatea de lucru. Dar ele nu sunt capabile să ducă la o regresie completă a modificărilor care au avut loc deja în articulație.
Astăzi, ca parte a tratamentului conservator al artrozei articulației șoldului, sunt prescrise următoarele:
- terapie medicamentoasă;
- terapie cu exerciții fizice;
- fizioterapie.
De asemenea, pacienții sunt sfătuiți să facă anumite ajustări la stilul lor de viață. Deci, în prezența excesului de greutate, merită să luați măsuri pentru a o reduce, adică să creșteți nivelul de activitate fizică și să reconsiderați natura nutriției. Dacă pacientul este implicat activ în sport și suprasolicita articulația, ceea ce provoacă microtraumă în ea, se recomandă reducerea intensității antrenamentului.
Terapie medicală
Terapia medicamentosă pentru artroza articulației șoldului este întotdeauna complexă și include medicamente din diferite grupuri care vizează reducerea severității simptomelor bolii și îmbunătățirea fluxului metabolic și a altor procese în articulație. Aceasta:
- AINS - medicamente cu efecte antiinflamatorii și analgezice, produse atât sub formă orală, cât și sub formă de agenți locali, care vă permite să alegeți cea mai eficientă și convenabilă opțiune de utilizare;
- corticosteroizi - medicamente care au proprietăți antiinflamatorii puternice și sunt utilizate în majoritatea cazurilor sub formă de soluție injectabilă, deoarece la alegerea terapiei sistemice provoacă dezvoltarea reacțiilor adverse nedorite;
- condroprotectori - medicamente sintetizate pe baza componentelor naturale ale țesutului cartilajului utilizate de organism pentru a-l reface (prescrise pentru cure lungi);
- relaxante musculare - medicamente indicate pentru spasmele musculare, care provoacă dureri de severitate diferită;
- Vitaminele B - ajută la îmbunătățirea conducerii nervoase, care este necesară pentru dezvoltarea sindromului de tunel carpian;
- preparate care îmbunătățesc microcirculația - ajută la creșterea intensității circulației sanguine în zona afectată, ceea ce duce la creșterea ratei proceselor metabolice și ajută la refacerea cartilajului deteriorat.
Dacă sunt depistate boli concomitente, este indicată consultarea specialiștilor înrudiți și tratamentul adecvat.
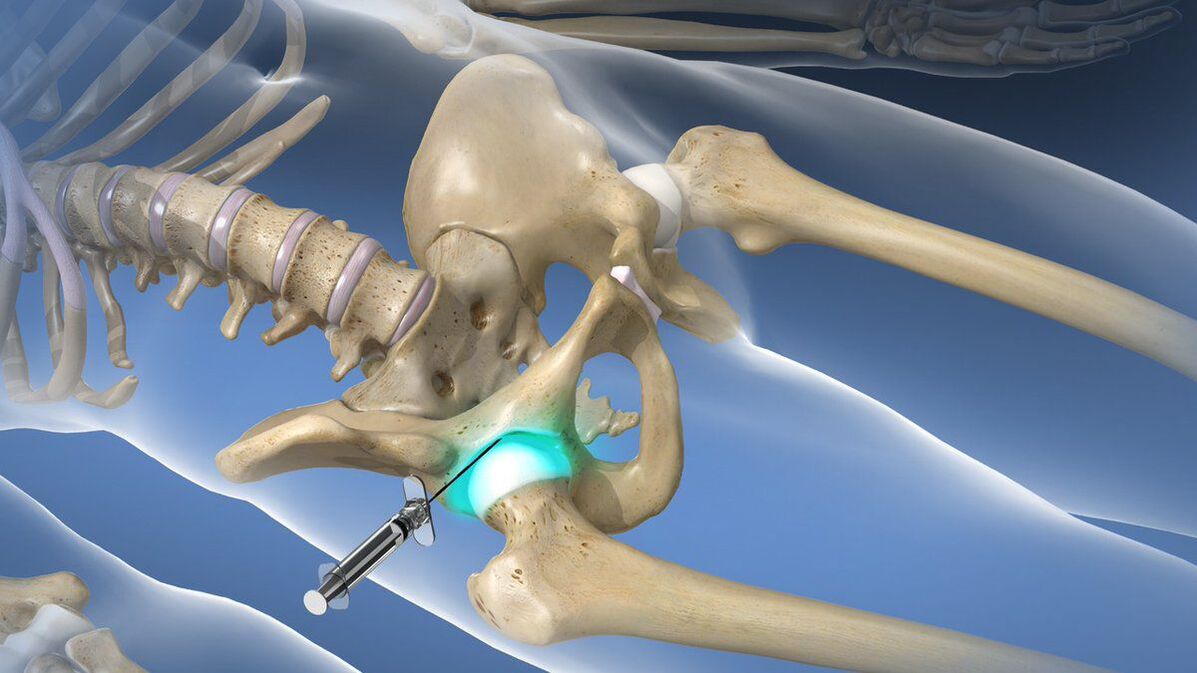
Cu sindrom de durere foarte puternic, debilitant, care nu poate fi eliminat cu ajutorul AINS prescrise, pot fi efectuate blocaje intraarticulare sau periarticulare. Ele presupun injectarea unui anestezic local în combinație cu un corticosteroid direct în cavitatea articulară, ceea ce duce rapid la o îmbunătățire a stării de bine. Dar procedurile de acest fel pot fi efectuate numai într-o instituție medicală de către un specialist calificat, altfel există un risc ridicat de complicații.
terapie cu exerciții fizice

Exercițiile de kinetoterapie joacă unul dintre rolurile principale în tratamentul nechirurgical al artrozei articulației șoldului, atât formele idiopatice, cât și post-traumatice. Dar un set de exerciții trebuie selectat individual, ținând cont de natura leziunii anterioare, de nivelul dezvoltării fizice a pacientului și de bolile concomitente existente.
Terapia cu exerciții fizice trebuie făcută zilnic în condiții confortabile, fără grabă. Toate mișcările trebuie efectuate lin, fără smucituri, pentru a nu afecta articulația șoldului deja deformată. Acest lucru va permite:
- reduce intensitatea sindromului durerii;
- crește mobilitatea articulațiilor;
- reduce riscul de atrofie musculară;
- crește intensitatea circulației sângelui și a proceselor metabolice.
Fizioterapie
Pentru a crește eficacitatea măsurilor prescrise, se recomandă adesea ca pacienții cu artroză a articulației șoldului să fie supuși unui curs de proceduri de fizioterapie. În mod tradițional, se aleg cele care au efecte antiinflamatorii, antiedematoase și analgezice. Aceasta:
- terapie cu ultrasunete;
- electroforeză;
- magnetoterapie;
- terapie cu laser;
- terapia cu unde de șoc etc.
În unele cazuri, este indicată plasmolifting-ul, adică introducerea de plasmă sanguină a pacientului purificată și saturată de trombocite. Pentru a-l obține se prelevează sânge venos, care este apoi supus centrifugării. Ca urmare, este împărțit în masă eritrocitară și plasmă, care este utilizată pentru a trata modificările degenerative-distrofice ale articulației șoldului.
Chirurgie pentru artroza articulației șoldului
La diagnosticarea artrozei articulației șoldului de gradul al 3-lea, pentru pacienți este indicată intervenția chirurgicală. De asemenea, poate fi efectuată cu ineficacitatea terapiei conservatoare și a durerii persistente și a restricțiilor de mobilitate deja în a doua etapă a dezvoltării bolii.
În general, indicațiile pentru operația de șold sunt:
- o scădere semnificativă a dimensiunii spațiului articular;
- prezența durerii persistente, severe;
- restricții semnificative de mobilitate.
Cea mai eficientă și sigură operație pentru artroza articulației șoldului este artroplastia. Astăzi este recunoscut ca standardul de aur pentru tratamentul acestei patologii, indiferent de motivele dezvoltării acesteia. Esența acestui tip de intervenție chirurgicală este înlocuirea unei părți a componentelor articulației șoldului sau a întregii sale cu endoproteze create artificial. Protezele în sine sunt realizate din materiale biocompatibile și sunt durabile.
Instalarea lor vă permite să restabiliți complet mobilitatea normală a articulației șoldului modificate patologic, să eliminați durerea și să oferiți pacientului posibilitatea de a duce o viață plină. Pentru fiecare pacient, tipul de artroplastie este selectat individual în funcție de gradul de distrugere a diferitelor componente ale articulației.
Cea mai eficientă este artroplastia totală sau totală de șold. Aceasta presupune înlocuirea întregii articulații cu o endoproteză artificială, adică acetabulul, capul femural și colul acestuia. Astfel de proteze sunt capabile să servească neîntrerupt timp de 15-30 de ani și să asigure restabilirea întregului volum al funcționării articulației.
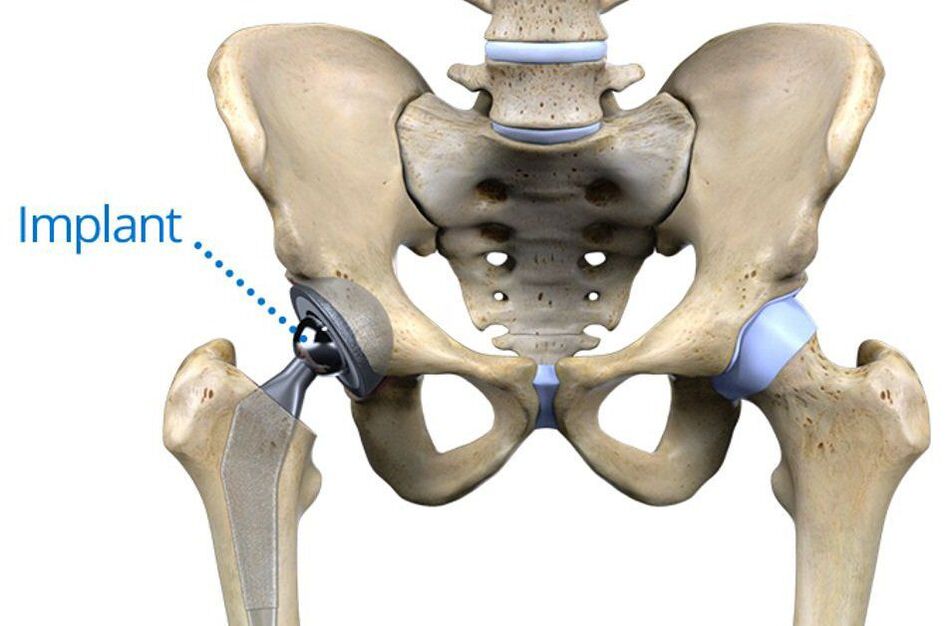
Se instalează fără ciment sau cu ajutorul cimentului special. Prima metodă este mai potrivită pentru pacienții tineri, deoarece implică fixarea protezei în pelvis prin creșterea în stratul spongios al propriului os din acesta. Pentru persoanele în vârstă, este mai potrivită metoda de instalare a unei endoproteze cu ciment, care ține ferm materialul artificial pe suprafețele osoase chiar și în prezența osteoporozei.
Dacă se păstrează cartilajul hialin normal care căptușește suprafața acetabulului, pacienților li se poate oferi artroplastie parțială. Esența sa este de a înlocui doar capul și gâtul femurului cu o endoproteză. Astăzi, există 2 tipuri de structuri de acest fel: monopolare și bipolare.
Primele sunt mai puțin fiabile; după instalarea lor, ulterior devine nevoia de artroplastie totală. Acest lucru se datorează faptului că capul femural artificial înlocuit, atunci când face mișcări, se freacă direct de cartilajul acetabulului, ceea ce provoacă o uzură mai rapidă a acestuia.
Endoprotezele bipolare nu au un astfel de dezavantaj, deoarece în ele capul femural artificial este deja închis într-o capsulă specială, care este adiacentă acetabulului. Prin urmare, cartilajul care îl acoperă nu este deformat, deoarece capsula servește ca un fel de tampon și înlocuitor artificial pentru cartilajul hialin natural al capului femural.

Cu toate acestea, indiferent de tipul de endoproteză efectuată, reabilitarea postoperatorie este indicată tuturor pacienților. Constă în numirea terapiei medicamentoase, a terapiei cu exerciții fizice și a masajului terapeutic. Timpul de recuperare depinde de caracteristicile individuale. Dar este important să ne amintim că eficacitatea operației depinde în mod direct de calitatea conformării cu recomandările medicului în perioada de reabilitare.
Astfel, artroza articulației șoldului este o boală comună a sistemului musculo-scheletic, care poate apărea chiar și în absența unor premise directe pentru dezvoltarea sa. Această patologie poate duce nu numai la durere severă, ci și la dizabilitate, de aceea este important să se diagnosticheze și să se ia măsuri pentru a opri progresia acesteia chiar și la primele semne. Cu toate acestea, nivelul actual de dezvoltare a medicinei face posibilă abordarea cazurilor avansate de artroză a articulației șoldului și restabilirea întregului interval de mișcare în ea, precum și scăderea permanentă de durerea severă.


















